Chronische Schmerzen Verstehen: Ursachen, Mechanismen und neue Wege

TL;DR:Chronische Schmerzen halten länger als drei bis sechs Monate an und können ohne klare körperliche Ursache sein.Das Schmerzgedächtnis entsteht durch neurobiologische Veränderungen im Nervensystem, beeinflusst von Stress und Psyche.Top-down-Methoden wie Hypnose können helfen, das Schmerzgedächtnis umzulernen und Schmerzen aktiv zu lindern.
Schmerzen, die einfach nicht aufhören. Kein Befund, der es vollständig erklärt. Kein Medikament, das wirklich hilft. Wenn Sie dieses Gefühl kennen, sind Sie nicht allein: Weltweit leidet etwa jeder fünfte Erwachsene unter chronischen Schmerzen, und ein erheblicher Teil davon findet in klassischen medizinischen Untersuchungen keine eindeutige körperliche Ursache. Das führt zu Verunsicherung, Erschöpfung und einem stillen Zweifel, ob die Beschwerden vielleicht doch „nur" eingebildet sind. Dieser Artikel klärt, wie Schmerzen im Nervensystem verankert werden, welche Rolle Stress und Psyche dabei spielen und welche Wege es gibt, aktiv Einfluss auf das eigene Schmerzempfinden zu nehmen.
Inhaltsverzeichnis
- Was Sind Chronische Schmerzen? Definition und Typen
- Zentrale Sensibilisierung und Schmerzgedächtnis: Wie Schmerzen chronisch werden
- Psychische Faktoren, Stress und ihr Einfluss auf Chronische Schmerzen
- Komplexe Fälle und Mischformen: Was, wenn Nichts ins Schema Passt?
- Schmerz ist Veränderbar: Lernmechanismus und Wege aus der Chronifizierung
- Unsere Perspektive: Was in der Schmerztherapie oft übersehen wird
- Wege zur Unterstützung: Alternativen Entdecken und Ausprobieren
- Häufig Gestellte Fragen zu Chronischen Schmerzen
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| Vielfalt der Schmerzursachen | Chronische Schmerzen entstehen durch ein Zusammenspiel aus Nervensystem, Psyche und Stress, nicht nur durch körperliche Erkrankungen. |
| Schmerz kann sich im Gehirn verankern | Dauerbelastung und Wiederholung können das Schmerzempfinden dauerhaft verändern, auch nach Abheilung. |
| Stress und Psyche verstärken Symptome | Emotionale Belastungen sind ein Hauptfaktor für verstärkte Schmerzwahrnehmung und sollten immer mitbehandelt werden. |
| Therapien zeigen neue Wege | Zentrale und lernbasierte Methoden wie Hypnose sind vielversprechend und bieten praktische Ansatzpunkte zur Linderung. |
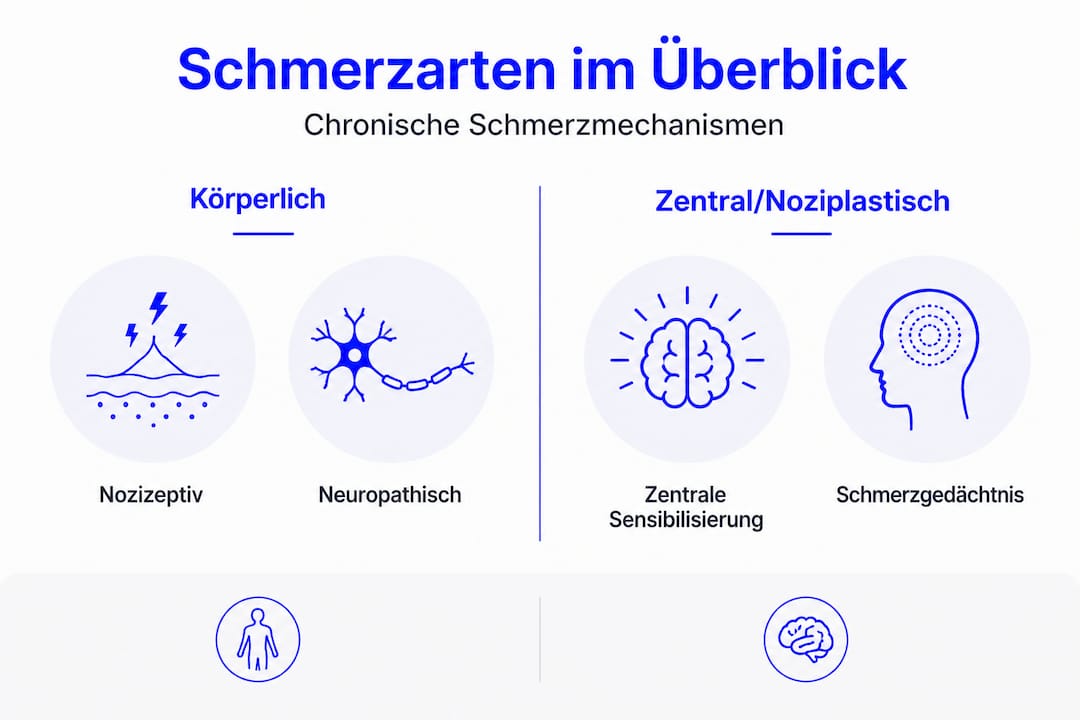
Was Sind Chronische Schmerzen? Definition und Typen
Schmerz ist zunächst ein Warnsignal. Er schützt uns davor, Verletzungen zu ignorieren. Doch wenn dieses Signal Wochen, Monate oder sogar Jahre andauert, verliert es seinen ursprünglichen Schutzauftrag und wird selbst zum Problem. Medizinisch spricht man von chronischem Schmerz, wenn die Beschwerden länger als drei bis sechs Monate anhalten, und zwar oft noch lange nach der Abheilung einer ursprünglichen Verletzung oder Erkrankung.
Die Drei Haupttypen im Überblick
Nicht jeder chronische Schmerz funktioniert gleich. Die Unterscheidung hilft, Behandlungsansätze gezielter zu wählen:
| Schmerztyp | Mechanismus | Typische Beispiele |
|---|---|---|
| Nozizeptiv | Gewebeschädigung aktiviert Schmerzrezeptoren | Arthritis, Rückenschmerzen durch Abnutzung |
| Neuropathisch | Schädigung oder Fehlfunktion von Nerven | Diabetische Neuropathie, Phantomschmerzen |
| Noziplastisch | Veränderte Schmerzverarbeitung im Zentralnervensystem | Fibromyalgie, Reizdarmsyndrom, unerklärliche Schmerzen |
Der noziplastische Schmerz ist besonders relevant für Menschen, deren Schmerzen medizinisch schwer greifbar sind. Hier liegt keine messbare Gewebeschädigung und keine klassische Nervenverletzung vor. Dennoch ist der Schmerz real, messbar im Erleben und biochemisch nachweisbar im Nervensystem.
Das Schmerzgedächtnis als zentrales Konzept
Das Nervensystem ist lernfähig. Das ist eine seiner größten Stärken. Doch dieselbe Eigenschaft macht es verwundbar für etwas, das Fachleute als Schmerzgedächtnis bezeichnen. Wiederholte oder langanhaltende Schmerzsignale verändern Nervenbahnen dauerhaft, sodass Schmerz auch nach vollständiger Heilung der ursprünglichen Ursache weiter übertragen wird. Das Gehirn hat den Schmerz gewissermaßen gelernt.
Typische Begleitsymptome chronischer Schmerzen, die über den eigentlichen Schmerz hinausgehen:
- Anhaltende Erschöpfung trotz ausreichend Schlaf
- Schlafstörungen durch nächtliche Schmerzspitzen
- Stimmungsschwankungen bis hin zu depressiven Phasen
- Konzentrationsschwäche und mentaler Nebel
- Sozialer Rückzug durch eingeschränkte Teilhabe am Alltag
Wer praktische Schritte bei chronischen Schmerzen sucht, muss zunächst verstehen, dass der Schmerz kein reines Körperproblem ist. Er ist ein Phänomen des gesamten Nervensystems. Und das ist eine entscheidend andere Ausgangslage für jede Behandlung. Die gute Nachricht: Was gelernt wurde, kann auch umgelernt werden.
Zentrale Sensibilisierung und Schmerzgedächtnis: Wie Schmerzen chronisch werden
Stellen Sie sich das Nervensystem wie ein Alarmsystem vor, das auf jede kleine Erschütterung reagiert. Nach einer langen Phase dauerhafter Belastung wird dieser Alarm immer empfindlicher eingestellt. Irgendwann löst eine harmlose Berührung, ein leiser Ton oder sogar Stress allein Alarm aus. Genau das beschreibt die zentrale Sensibilisierung, einen der wichtigsten Mechanismen bei der Chronifizierung von Schmerzen.
Was im Nervensystem wirklich passiert
Wenn Schmerzreize wiederholt und intensiv auftreten, reagiert das zentrale Nervensystem mit strukturellen und funktionellen Veränderungen. Die wichtigsten davon:
Gliazellaktivierung: Gliazellen sind die Stützzellen des Gehirns. Normalerweise halten sie das neuronale Umfeld stabil. Bei chronischen Schmerzen werden sie aktiviert und schütten entzündliche Botenstoffe aus, was die Schmerzverarbeitung weiter anheizt.
Neuroinflammation: Diese niedrigschwellige Entzündung im Nervensystem ist messbar, auch wenn sie auf klassischen Blutbildern oft unsichtbar bleibt. Sie verändert, wie Schmerzimpulse weitergeleitet werden.
Gestörte Schmerzhemmung: Gesunde Menschen haben körpereigene Mechanismen, um Schmerzen zu dämpfen. Bei zentraler Sensibilisierung funktioniert diese Bremse nicht mehr zuverlässig.
Neuere Forschung zeigt klar, dass eine rein psychosomatische Erklärung unvollständig ist. Neurobiologische Veränderungen, darunter Gliazellaktivierung und Neuroinflammation, sind tatsächlich messbar, entstehen aber multifaktoriell, mit Stress als einem der stärksten Auslöser.
Bottom-up und Top-down: Zwei Wege des Schmerzes
Chronischer Schmerz funktioniert nie nur in eine Richtung. Die Wissenschaft unterscheidet zwei grundlegende Mechanismen, die in der Schmerzforschung als Hyperalgesie messbar gemacht werden:
| Mechanismus | Richtung | Erklärung |
|---|---|---|
| Bottom-up | Körper zum Gehirn | Periphere Reize (z.B. Entzündung) senden verstärkte Signale aufwärts |
| Top-down | Gehirn zum Körper | Gedanken, Emotionen und Erwartungen modulieren Schmerzempfinden |
„Das Gehirn ist nicht passiver Empfänger von Schmerzsignalen. Es ist aktiver Mitgestalter des Schmerzempfindens."
Diese Erkenntnis ist bedeutsam. Sie öffnet die Tür für Methoden, die gezielt an der Top-down-Regulation ansetzen, zum Beispiel Hypnose. Wer mehr über den Einfluss von Hypnose auf Schmerz und Bewusstsein erfahren möchte, findet dort eine fundierte Auseinandersetzung mit den neuronalen Grundlagen.
Profi-Tipp: Frühzeitiges Gegensteuern zahlt sich aus. Je länger zentrale Sensibilisierung besteht, desto tiefer verankert sie sich im Nervensystem. Gezielte Entspannungsübungen, Hypnose oder energetische Verfahren können helfen, den Veränderungsprozess aufzuhalten und umzukehren, wenn sie früh eingesetzt werden.
Psychische Faktoren, Stress und ihr Einfluss auf Chronische Schmerzen
Schmerz und Psyche sind im Gehirn buchstäblich miteinander verdrahtet. Die Hirnareale, die Schmerz verarbeiten, überlappen sich stark mit jenen, die für emotionale Regulation zuständig sind. Deshalb ist es keine Überraschung, dass Stress, Angst oder Depression nicht nur als Reaktion auf Schmerzen auftreten, sondern diese aktiv verstärken und mitverursachen können.
Empirische Zahlen, die aufrütteln
39 bis 40 Prozent aller Menschen mit chronischen Schmerzen leiden gleichzeitig an Depression oder Angststörungen.
Diese Zahl stammt aus einer Metaanalyse von 347.000 Patienten und ist nicht nur eine Statistik. Sie beschreibt Alltag. Und bei spezifischen Schmerzsyndromen ist die Überschneidung noch deutlicher: Bei Fibromyalgie liegt die Prävalenz von Depression bei 54 Prozent und von Angststörungen bei 55 Prozent, verbunden mit reduzierter zentraler Schmerzhemmung.
Das ist kein Zufall. Fibromyalgie ist ein typisches Beispiel für noziplastischen Schmerz, bei dem zentrale Sensibilisierung, emotionaler Stress und gestörte Schmerzverarbeitung ineinandergreifen.
Häufige psychologische Auslöser und Verstärker
Wer den Zusammenhang von Stress und Schmerzen besser verstehen will, erkennt schnell: Die Auslöser sind vielfältig und oft im Alltag verankert.
- Dauerstress am Arbeitsplatz: Erhöhte Kortisolausschüttung verändert die Schmerzwahrnehmungsschwelle nachweisbar nach unten.
- Unverarbeitete Traumata: Frühe oder wiederkehrende traumatische Erlebnisse programmieren das Nervensystem auf erhöhte Alarmbereitschaft.
- Katastrophisieren: Die Tendenz, Schmerz als bedrohlich und unkontrollierbar einzustufen, verstärkt das Schmerzempfinden messbar.
- Schlafmangel: Chronischer Schlafentzug senkt die Schmerzschwelle erheblich, was einen Teufelskreis aus Schmerz und schlechtem Schlaf erzeugt.
- Soziale Isolation: Einsamkeit aktiviert dieselben Hirnareale wie physischer Schmerz.
- Unterdrückte Emotionen: Gefühle, die keinen Ausdruck finden, können sich im Körper als Schmerzsymptome manifestieren.
Gezielt Hypnose bei chronischem Stress anzuwenden, kann hier einen wichtigen Unterschied machen. Hypnose setzt genau an der Top-down-Regulation an und hilft dem Nervensystem, aus dem Dauerstrom-Modus herauszufinden.
Komplexe Fälle und Mischformen: Was, wenn Nichts ins Schema Passt?
Manchmal reicht keine der bekannten Kategorien aus, um einen Schmerzfall vollständig zu erklären. Das ist keine Seltenheit. Es ist häufiger, als viele Betroffene wissen.
CRPS: Ein Beispiel für gemischte Mechanismen
Das Komplexe Regionale Schmerzsyndrom (CRPS) zeigt exemplarisch, wie verwirrend chronischer Schmerz werden kann. Typischerweise beginnt es nach einer Verletzung, einem Bruch oder einer Operation. Der periphere Schmerz, ausgelöst durch lokale Entzündung, löst sich nicht auf. Stattdessen übernimmt das zentrale Nervensystem die Regie. Was als peripheres Problem startete, wird zu einem zentralen Schmerzmuster. Bei CRPS führt periphere Entzündung zur zentralen Sensibilisierung, und solche Mischformen sind im Praxisalltag häufig.
Wie erkennt man solche komplexen Konstellationen?
- Ausschlussdiagnostik: Alle klassischen Ursachen werden zunächst durch Bildgebung, Blutbild und neurologische Tests ausgeschlossen.
- Symptommuster beobachten: Wandernde Schmerzen, Schmerzen ohne klaren anatomischen Bezug und überproportionale Schmerzreaktionen sind Hinweise auf eine zentrale Beteiligung.
- Anamnese vertiefen: Traumata, Stressbiografie und frühere Erkrankungen liefern oft entscheidende Hinweise.
- Energetische und funktionelle Analysen: Methoden wie die Herzfrequenzvariabilität (HRV-Messung) zeigen, wie das autonome Nervensystem reagiert.
- Interdisziplinäre Perspektive einholen: Kein einzelner Spezialist kann das gesamte Bild sehen. Ganzheitliche Ansätze sind gefragt.
Die Parasympathikus-Therapie bei solchen Sonderfällen bietet einen wirkungsvollen Ansatz, da sie gezielt das autonome Nervensystem adressiert und dabei hilft, die Balance zwischen Sympathikus und Parasympathikus wiederherzustellen.
Profi-Tipp: Wenn Standardbehandlungen wiederholt nicht wirken, ist das kein Zeichen, dass Sie unheilbar sind. Es ist ein Hinweis, dass ein anderer Behandlungsrahmen gefragt ist. Multimodale Ansätze, die körperliche, neurologische und energetische Aspekte kombinieren, erzielen bei komplexen Fällen oft bessere Ergebnisse als lineare Einzeltherapien.
Schmerz ist Veränderbar: Lernmechanismus und Wege aus der Chronifizierung
Hier kommt die entscheidende Botschaft: Chronischer Schmerz ist kein unveränderliches Schicksal. Das Nervensystem, das Schmerz gelernt hat, kann ihn auch umlernen. Diese Eigenschaft nennt die Neurowissenschaft Neuroplastizität. Und sie ist die Grundlage für alle wirksamen Therapieansätze jenseits der klassischen Schmerzmedikation.
Noziplastischer Schmerz und das Prinzip des Umlernens
Noziplastischer Schmerz ist lernabhängig und prinzipiell reversibel. Das ist wissenschaftlich diskutiert und bietet die konzeptionelle Grundlage für Methoden wie Hypnose, Meditation oder energetische Therapien. All diese Ansätze wirken top-down, sie setzen am Gehirn an und verändern von dort aus die Schmerzverarbeitung.
Was praktisch hilft, das Schmerzgedächtnis umzuschreiben:
- Klinische Hypnose: Verändert Schmerzwahrnehmung direkt auf neuronaler Ebene, ohne Medikamente. Hypnose beeinflusst die Aktivität im Thalamus und anterioren cingulären Kortex, beides zentrale Schaltstellen der Schmerzverarbeitung.
- Achtsamkeitsbasierte Verfahren: Reduzieren die emotionale Reaktion auf Schmerz und trainieren die Fähigkeit, Schmerz ohne Katastrophisierung wahrzunehmen.
- Energetische Therapien: Lösen Blockierungen im Energiesystem und unterstützen die Selbstregulation des autonomen Nervensystems.
- Bewegungstherapie: Gentle Bewegung, angepasst an die individuelle Belastbarkeit, hilft dem Nervensystem, neue, schmerzfreie Bewegungsmuster zu erlernen.
- Atemübungen und Parasympathikus-Aktivierung: Direkte Einflussnahme auf das autonome Nervensystem, das Stressreaktion und Schmerzempfinden steuert.
- Psychotherapeutische Begleitung: Bearbeitung von Traumata und Stressmustern, die als Trigger wirken.
Die alternativen Therapien für Schmerz sind dabei kein Ersatz für medizinische Abklärung, sondern eine sinnvolle Ergänzung, besonders wenn klassische Behandlungen an ihre Grenzen stoßen. Wer gezielt nach körperbezogenen Methoden sucht, findet in der Infrarot-Schmerztherapie eine nicht-invasive Option, die Durchblutung fördert und Muskelspannung gezielt löst.
Selbstwirksamkeit ist dabei ein zentraler Faktor. Studien zeigen, dass Menschen, die glauben, aktiv Einfluss auf ihren Schmerz nehmen zu können, deutlich bessere Behandlungsergebnisse erzielen als solche, die Schmerz als unkontrollierbares Schicksal erleben. Diese innere Haltung ist lernbar. Sie beginnt mit dem Verstehen, dass Schmerz veränderbar ist.
Unsere Perspektive: Was in der Schmerztherapie oft übersehen wird
In über vielen Jahren Praxisarbeit mit Menschen, die chronische Schmerzen tragen, fällt mir immer wieder dasselbe Muster auf: Die Betroffenen haben oft lange Wege hinter sich. Viele Ärzte. Viele Tests. Und am Ende steht häufig die Botschaft: „Wir finden nichts." Das ist nicht beruhigend. Es ist frustrierend.
Was in der konventionellen Schmerztherapie zu oft übersehen wird, ist die Plastizität des Nervensystems. Viele Behandlungsmodelle arbeiten noch immer so, als wäre Schmerz ein rein mechanisches Problem: Ursache finden, Ursache beheben, Schmerz weg. Doch das Nervensystem funktioniert nicht wie eine Maschine mit austauschbaren Teilen. Es ist ein dynamisches, lernfähiges System, das sich durch Erfahrungen verändert und genau deshalb auch umgelernt werden kann.
Was ich in der Praxis beobachte: Kleine Veränderungen in der täglichen Routine, eine andere Atemtechnik vor dem Schlafengehen, eine kurze Hypnosesitzung in der Mittagspause, bewusste Körperwahrnehmung beim Gehen, verändern das Schmerzempfinden nachhaltig. Nicht sofort. Aber über Wochen wird der Unterschied spürbar. Das ist kein Placebo. Das ist Neuroplastizität in Aktion.
Das Unbehagen vieler Betroffener gegenüber alternativen Methoden ist verständlich. Wenn man jahrelang gehört hat, der Schmerz sei nicht real oder sei übertrieben, möchte man nichts, das nach „Einbildung" klingt. Aber Hypnose, Energiearbeit oder Parasympathikus-Stimulation bestreiten nicht die Realität des Schmerzes. Sie verändern ihn, auf neuronaler, biochemischer und energetischer Ebene.
Mein Plädoyer: Mut zur aktiven Rolle. Wer auf praktische Lösungen für Betroffene wartet, bis die Schmerzen von allein verschwinden, verliert wertvolle Zeit. Das Nervensystem verändert sich in beide Richtungen. Es liegt an uns, welche Richtung wir wählen.
Wege zur Unterstützung: Alternativen Entdecken und Ausprobieren
Wenn Sie sich in diesem Artikel wiedererkennen, wenn Schmerzen Ihren Alltag belasten und klassische Wege nicht die erhoffte Erleichterung bringen, ist das ein guter Moment für einen neuen Blickwinkel. In der Praxis Kreuzlingen am Bodensee begleiten wir Menschen genau in dieser Situation.
Unser Ansatz beginnt nicht mit einer Standardtherapie. Er beginnt mit Ihnen. Mit einer sorgfältigen Analyse Ihres Nervensystems, Ihrer Schmerzbiografie und Ihrer energetischen Situation. Auf dieser Grundlage kombinieren wir Hypnosetherapie mit gezielten körperbasierten und energetischen Verfahren. Wer möchte, kann auch energetische Therapie entdecken, die blockierte Energien löst und das Gleichgewicht von Körper, Geist und Seele wiederherstellt. Für den ersten Schritt genügt ein kostenloser Anruf unter 0800 227 228, oder Sie beginnen mit einer praktischen Anleitung zur Stressbewältigung. Wir sind von Montag bis Freitag, von 09:00 bis 21:00 Uhr für Sie da.
Häufig Gestellte Fragen zu Chronischen Schmerzen
Wie entsteht das sogenannte Schmerzgedächtnis?
Wiederholte oder langanhaltende Schmerzen verändern dauerhaft die Nervenbahnen, sodass das Nervensystem Schmerz als Muster speichert und ihn auch nach Abheilung einer Verletzung weiter überträgt.
Können psychische Belastungen Schmerzen wirklich verschlimmern?
Ja, eindeutig. Eine Metaanalyse mit 347.000 Patienten zeigt, dass 39 bis 40 Prozent aller chronischen Schmerzpatienten gleichzeitig an Depression oder Angst leiden, was die Schmerzwahrnehmung aktiv verstärkt.
Wann spricht man von noziplastischem Schmerz?
Noziplastischer Schmerz liegt vor, wenn die zentrale Schmerzverarbeitung gestört ist, ohne dass eine klare Gewebeschädigung oder Nervenverletzung nachweisbar ist. Er ist lernabhängig und reversibel und daher durch gezielte Therapien beeinflussbar.
Ist eine Veränderung chronischer Schmerzen durch Hypnose und ähnliche Methoden wissenschaftlich belegt?
Hypnose und ähnliche Top-down-Verfahren können die zentrale Schmerzverarbeitung direkt beeinflussen. Da noziplastischer Schmerz umgelernt werden kann, sind diese Methoden wissenschaftlich relevant und werden zunehmend in der Forschung diskutiert.

